
Kardeşler arasında yapılan çalışmaların destekleyici klinik bulguları, erken müdahalenin hastalığa özgü yönetim ve kullanılabilir olduğu takdirde ERT'nin erken başlatılması yoluyla hastaların sonuçlarını iyileştirmek için birçok fırsat sunduğunu göstermektedir.1-6
Yaşamın erken döneminde veya daha ileriki yaşlarda başlatılan ERT'nin, yaşam kalitesi, ambulasyonun korunması ve günlük yaşam aktiviteleri için hayati önem taşıyan dayanıklılık ve pulmoner önlemler gibi önemli klinik parametreleri iyileştirdiği gösterilmiştir.7,8
Şu anda MPSReference web sitesinden ayrılıyorsunuz. Belirli mevcut enzim replasman tedavileri hakkında daha fazla bilgiye yönlendirilmek için, lütfen aşağıdaki bağlantılardan birine tıklayın.
Morquio A tedavisi için vimizim.com MPS VI tedavisi için naglazyme.com Klinik araştırmalar hakkında ek bilgi için, www.clinicaltrials.gov adresini ziyaret edin.
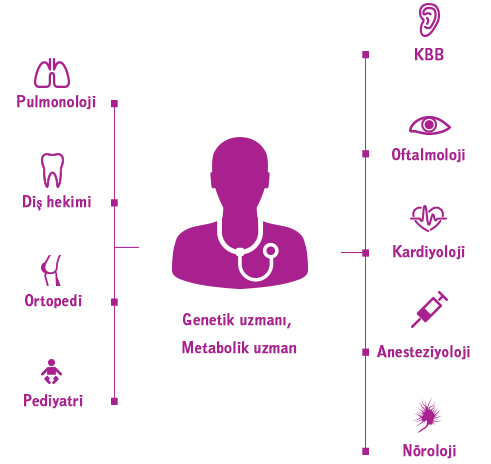
Mukopolisakkaridoz (MPS) hastalıkları gibi progresif, karmaşık, genetik koşullar için yeni yönetim çağı, her bir hastanın sağlık ekibinin etkin koordinasyonuna bağlıdır.1 Genetik uzmanları ve/veya metabolizma uzmanları genellikle merkezde bulunur ve multidisipliner tedavi ile birlikte bireyselleştirilmiş bir yönetim planının koordinasyonuna yardımcı olurlar.2,3 Oküler bulguların yüksek prevalansı ve kornea nakliyle ilgili cerrahi müdahale potansiyeli göz önünde bulundurulduğunda, oftalmologlar multidisipliner tıbbi ekipte görev almalıdır.4
Birçok MPS hastalığı için, MPS'nin yaşam boyu yönetimi ile ilgili olarak,
kullanılabilir yönetim kılavuz bilgileri ve uzmanlık alanına özgü konsensüs önerileri bulunmaktadır. Kılavuz bilgiler tipik olarak aşağıdakileri önerir:3,5
Koordineli bir tedavi ekibi tarafından yapılan erken ve devam eden değerlendirmeler, hastaların sonuçlarını iyileştirebilir ve geri dönüşü olmayan hasarın önlenmesine yardımcı olabilir.5

Genel MPS popülasyonu için kılavuzlar, tanı sonrasında ve klinik anomaliler tarafından tetiklendiğinde, oftalmolojik fonksiyonun değerlendirilmesini önermektedir.3,6
MPS'nin progresif doğası ve hastalığın bulunduğu hastalarda oküler bulgular açısından yüksek risk olması göz önünde bulundurulduğunda, çocuk doktorlarının MPS'li çocukları tanı anında, daha sonra okul öncesi dönemde 6 ila 12 ayda bir ve bunu takiben 18 yaşına kadar yılda bir oküler değerlendirmeye sevk etmesi önerilmektedir.4 Oftalmologlar, yıllık göz muayenelerine ek olarak, aşağıdakileri düzenli olarak değerlendirmeye tabi tutmalıdır:6
Aşağıdaki tablo, MPS'li çocukların oküler değerlendirmesi için temel ve isteğe bağlı testleri ayrıntılı olarak ortaya koymaktadır.
Bu tanı sorunları, MPS'li çocuklarda antiglakom tedavisi ile ilgili faydalar ve riskler hakkında neden sınırlı bilgi bulunduğunu açıklamaya yardımcı olabilir. Bazı raporlar, glakomun tıbbi veya cerrahi tedavisinden sonra IOP veya görme düzeyinde iyileşme olduğunu göstermiş, ancak diğerlerinde daha az başarılı sonuçlar alınmıştır.4 MPS'li çocuklarda yapılan bu temel ve isteğe bağlı oküler değerlendirmeler ile ilgili daha ayrıntılı bilgi için, yönetim kılavuzlarına başvurun.
Devam eden izleme, aşağıdakiler de dahil olmak üzere, oküler semptomların uzun vadeli yönetimi aracılığıyla hastaların sonuçlarının en uygun duruma getirilmesine yardımcı olabilir:4
Serebral görme bozukluğu gibi görme bozukluğuna dair oküler olmayan nedenler, MPS'li hastalarda da ortaya çıkabilir.4 Reçeteli gözlük veya fotokromatik gözlük kullanımı gibi basit müdahaleler, MPS'li çocukların yaşam kalitesini önemli ölçüde artırabilir.4
Dikkat edilecek olursa, oküler bulguların tüm MPS alt tipleri için tanımlandığı, ancak MPS I, VI ve VII bulunan hastalarda özellikle yaygın olduğu görülmektedir.4
MPS alt tipleri arasında ve dahilindeki fenotipik farklılıklar göz önünde bulundurulduğunda, oküler değerlendirmeler, hastanın yaşı ve aşağıdaki etki eden faktörlerin varlığı dikkate alınarak, hastanın bireysel durumuna göre özelleştirilmelidir:4
Değerlendirmelerin sıklığı ve belirli uzmanların katılımı, farklı MPS tipleri arasında değişiklik gösterir. MPS I, II ve III gibi birincil nörodejeneratif ve bilişsel komplikasyonlarla ilişkili MPS hastalıkları bulunan hastalar için, ilave ve düzenli nörodavranışsal ve psikiyatrik değerlendirmeler önerilir.5,7,8
MPS'li hastalar için olumlu uzun vadeli sonuçlar alınmasının kolaylaştırılması için yapılması gereken uzmanlık alanına özgü değerlendirmelere ek olarak, genellikle sağlıkla ilgili genetik uzmanı ve/veya metabolizma uzmanı olan koordinatör hekim tarafından önemli adımlar atılabilir. Bunların, diğer sağlık uzmanlarına (örn. diş hekimleri, fizyoterapistler, pediyatri uzmanları, aile hekimleri) ve ailelere, hastalık ve genel yönetim stratejileri hakkında eğitim vermeye dair rolü son derece önemlidir ve aşağıdakileri içermelidir:
Uzmanlık alanına özgü değerlendirmelerle birlikte, düzenli fizik muayeneler ve genel sağlık müdahaleleri, MPS alt tipleri arasında değişiklik gösterebilecek, önerilen kılavuzlara uymalıdır.3
MPS hastalıklarının tedavisine dair gelişmeler, hastaların uzun vadeli sonuçlarına katkıda bulunmakta olup, yaşam boyu yönetim için yeni yaklaşımlar gerektirmektedir.
Hastaların yaşı ilerledikçe, bazıları kendi sağlıklarını yönetmeye başlayabilir ve bu da yetişkin duruma hekim rehberliğinde geçiş yapılmasını son derece önemli kılmaktadır.3 Hekimler aşağıdakileri sağlamalıdır:
Pediyatrik tedaviden yetişkin tedavisine ve uzun vadeli yetişkin tedavisine geçiş, ergen ve yetişkin hastalar için tedavi planlarında ele alınması gereken son derece önemli alanlardır.3 Uzun vadeli tedavi hususları, ideal olarak önemli derecede MPS deneyimine sahip bir merkezde en iyi şekilde ele alınır ve tüm uzmanlık alanlarında dikkatli koordinasyona ihtiyaç duyarlar.3,10 Uzun vadeli konulara aşağıdakiler dahildir, ancak bunlarla sınırlı değildir:
MPS hastalıklarının uzun vadeli yönetimi (devam eden değerlendirmeler ve pediyatrik tedaviden yetişkin tedavisine doğru bölgeye özgü bir geçiş stratejisi de dahil olmak üzere), yaşam kalitesinde sürdürülebilir iyileşme ve hastalarınız için daha iyi bir gelecek sağlayabilir.3,10-12
Mukopolisakkaridoz (MPS) hastalıklarının klinik bulguları multisistemik olduğundan dolayı, MPS'li hastalar için gerekli olabilecek, kornea nakli gibi komplikasyonları proaktif olarak tanımak ve yönetmek için hastaya özgü, multidisipliner bir yaklaşım gereklidir.1,2 MPS hastalıkları olan hastalar, tipik olarak yaşamları boyunca birçok cerrahi müdahale geçirir. Morquio A (MPS IVA) bulunan 325 hastadan oluşan bir kohortun değerlendirildiği bir doğal seyir çalışmasında, hastaların %70'inden fazlasının en az bir cerrahi prosedür geçirdiği bulunmuştur.3

MPS'li hastalar, üst ve alt solunum yolu obstrüksiyonu, servikal omurilik instabilitesi, solunum yetmezliği, kardiyovasküler morbiditeler ve sık sık meydana gelen enfeksiyonlar gibi çok sayıda faktöre bağlı olarak, yüksek perisürjikal ölüm oranına sahiptirler.3-5 Örneğin, cerrahi komplikasyonlar Morquio A bulunan hastalarda %11 ölüm oranına neden olmuştur (n=27).6
Cerrahi bir plan oluşturmak çok önemlidir ve ideal olarak MPS'li hastaların tedavisinde de deneyimli, multidisipliner bir uzman ekibini içerir.4
Uzmanlar, yönetim kılavuzlarına ek olarak, ortopedik ve cerrahi kılavuzlara da başvurmalıdır.
Kornea bulanıklığı bulunan hastalara kornea nakli yapılmasının beklenen faydaları, bu prosedürün aşağıdakileri de içeren riskleri ile kıyaslanmalıdır:2
Genel olarak, MPS'li hastalarda oküler prosedürlerin faydaları ve riskleri çok iyi anlaşılamamıştır.2
Kornea bulanıklığında da durum aynı olup, oftalmologlar, MPS'li çocuklarda glakom yönetimine karar verirken, tedavinin başarılı sonuç verme şansını potansiyel risklerle kıyaslamalıdır.2 MPS'nin progresif doğası ve MPS'li çocuklarda oküler sorunlar tedavi edilirken ortaya çıkabilecek birçok komplikasyon, dikkatli koordinasyonu ve yapılacak her türlü tedavinin etkisinin sürekli izlenmesini gerekli kılmaktadır.2 Cerrahi risk değerlendirmesi ve perioperatif izleme, özelleştirilmiş bir cerrahi planın temel bileşenleri olup, MPS'li hastalarda olumsuz cerrahi sonuç ve ölüm oranı risklerini azaltabilir.4,9,10
Referanslar: 1. McGill JJ, Inwood AC, Coman DJ, et al. Enzyme replacement therapy for mucopolysaccharidosis VI from 8 weeks of age—a sibling control study. Clin Genet. 2010;77(5):492–498. doi:10.1111/j.1399-0004.2009.01324.x. 2. Furujo M, Kubo T, Kosuga M, Okuyama T. Enzyme replacement therapy attenuates disease progression in two Japanese siblings with mucopolysaccharidosis type VI. Mol Genet Metab. 2011;104(4):597–602. doi:10.1016/j.ymgme.2011.08.029. 3. Clarke LA. Pathogenesis of skeletal and connective tissue involvement in the mucopolysaccharidoses: glycosaminoglycan storage is merely the instigator. Rheumatology (Oxford). 2011;50(suppl 5):v13–18. 4. Lehman TJA, Miller N, Norquist B, Underhill L, Keutzer J. Diagnosis of the mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v41–v48. 5. Morishita K, Petty RE. Musculoskeletal manifestations of mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v19–v25. doi:10.1093/rheumatology/ker397. 6. Muenzer J, Beck M, Eng CM, et al. Long-term, open-labeled extension study of idursulfase in the treatment of Hunter syndrome. Genet Med. 2011;13(2):95–101. doi:10.1097/GIM.0b013e3181fea459. 7. Hendriksz C. Improved diagnostic procedures in attenuated mucopolysaccharidosis. Br J Hosp Med. 2011;72(2):91–95. 8. Muenzer J. Early initiation of enzyme replacement therapy for the mucopolysaccharidoses. Mol Genet Metab. 2014;111(2):63–72. doi:10.1016/j.ymgme.2013.11.015. 9. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1–15. doi:10.1002/ajmg.a.36833. 10. Bagewadi S, Roberts J, Mercer J, Jones S, Stephenson J, Wraith JE. Home treatment with Elaprase® and Naglazyme® is safe in patients with mucopolysaccharidoses types II and VI, respectively. J Inherit Metab Dis. 2008;31(6):733–737. doi:10.1007/s10545-008-0980-0. 11. BioMarin Pharmaceutical Inc. VIMIZIM Web site. http://www.vimizim.com/. Accessed December 21, 2015. 12. BioMarin Pharmaceutical Inc. Naglazyme Web site. http://www.naglazyme.com/. Accessed December 21, 2015. 13. Muenzer J, Wraith JE, Clarke LA, International Consensus Panel on the Management and Treatment of Mucopolysaccharidosis I. Mucopolysaccharidosis I: management and treatment guidelines. Pediatrics. 2009;123(1):19–29. doi:10.1542/peds.2008-0416.
Referanslar: 1. Agency for Healthcare Research and Quality. Defining the PCMH. https://pcmh.ahrq.gov/page/defining-pcmh. Accessed December 15, 2015. 2. Muenzer J. The mucopolysaccharidoses: a heterogeneous group of disorders with variable pediatric presentations. J Pediatr. 2004;144(suppl 5):S27-S34. 3. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1–15. doi:10.1002/ajmg.a.36833. 4. Fahnehjelm KT, Ashworth JL, Pitz S, et al. Clinical guidelines for diagnosing and managing ocular manifestations in children with mucopolysaccharidosis. Acta Ophthalmol. 2012;90(7):595–602. doi:10.1111/j.1755-3768.2011.02280.x. 5. Muenzer J, Wraith JE, Clarke LA, International Consensus Panel on the Management and Treatment of Mucopolysaccharidosis I. Mucopolysaccharidosis I: management and treatment guidelines. Pediatrics. 2009;123(1):19–29. doi:10.1542/peds.2008-0416. 6. Ashworth JL, Kruse FE, Bachmann B, et al. Ocular manifestations in the mucopolysaccharidoses – a review. Clin Experiment Ophthalmol. 2010;38(suppl 1):12–22. doi:10.1111/j.1442-9071.2010.02364.x. 7. Neufeld EF, Muenzer J. In: Valle D, Beaudet AL, Vogelstein B, Kinzler KW, et al, eds. The Metabolic and Molecular Bases of Inherited Disease. 8th ed. New York, NY: McGraw-Hill; 2001:3421-3452. 8. Scarpa M, Almassy Z, Beck M, et al. Mucopolysaccharidosis type II: European recommendations for the diagnosis and multidisciplinary management of a rare disease. Orphanet J Rare Dis. 2011;6:72. doi:10.1186/1750-1172-6-72. 9. James A, Hendriksz CJ, Addison O. The oral health needs of children, adolescents and young adults affected by a mucopolysaccharide disorder. JIMD Rep. 2012;2:51–58. doi:10.1007/8904_2011_46. 10. Coutinho MF, Lacerda L, Alves S. Glycosaminoglycan storage disorders: a review. Biochem Res Int. 2012;2012:471325. doi:10.1155/2012/471325. 11. Kakkis ED, Neufeld EF. The mucopolysaccharidoses. In: Berg BO, ed. Principles of child neurology. New York, NY: McGraw-Hill; 1996:1141–1166. 12. Lehman TJA, Miller N, Norquist B, Underhill L, Keutzer J. Diagnosis of the mucopolysaccharidoses. Rheumatology. 2011;50(suppl 5):v41–v48.
Referanslar: 1. Muenzer J. The mucopolysaccharidoses: a heterogeneous group of disorders with variable pediatric presentations. J Pediatr. 2004;144(suppl 5):S27-S34. 2. Fahnehjelm KT, Ashworth JL, Pitz S, et al. Clinical guidelines for diagnosing and managing ocular manifestations in children with mucopolysaccharidosis. Acta Ophthalmol. 2012;90(7):595–602. doi:10.1111/j.1755-3768.2011.02280.x. 3. Harmatz P, Mengel KE, Giugliani R, et al. The Morquio A clinical assessment program: baseline results illustrating progressive, multisystemic clinical impairments in Morquio A subjects. Mol Genet Metab. 2013;109(1):54–61. doi:10.1016/j.ymgme.2013.01.021. 4. Walker R, Belani KG, Braunlin EA, et al. Anaesthesia and airway management in mucopolysaccharidosis. J Inherit Metab Dis. 2013;36(2):211–219. doi:10.1007/s10545-012-9563-1. 5. Hendriksz CJ, Berger KI, Giugliani R, et al. International guidelines for the management and treatment of Morquio A syndrome. Am J Med Genet Part A. 2014;9999A:1–15. doi:10.1002/ajmg.a.36833. 6. Lavery C, Hendriksz C. Mortality in patients with Morquio syndrome A. J Inherit Metab Dis Rep. 2015;15:59–66. doi:10.1007/8904_2014_298. 7. Theroux MC, Nerker T, Ditro C, Mackenzie WG. Anesthetic care and perioperative complications of children with Morquio syndrome. Paediatr Anaesth. 2012;22(9):901–907. doi:10.1111/j.1460-9592.2012.03904.x. 8. Scarpa M, Almassy Z, Beck M, et al. Mucopolysaccharidosis type II: European recommendations for the diagnosis and multidisciplinary management of a rare disease. Orphanet J Rare Dis. 2011;6:72. doi:10.1186/1750-1172-6-72. 9. Solanki GA, Martin KW, Theroux MC, et al. Spinal involvement in mucopolysaccharidosis IVA (Morquio-Brailsford or Morquio A syndrome): presentation, diagnosis and management. J Inherit Metab Dis. 2013;36(2):339–355. doi:10.1007/s10545-013-9586-2. 10. Vitale MG, Skaggs DL, Pace GI, et al. Delphi Consensus Report: Best practices in intraoperative neuromonitoring in spine deformity surgery: development of an intraoperative checklist to optimize response. Spine Deformity. 2014;2(5):333–339. doi:10.1016/j.jspd.2014.05.003. 11. Solanki GA, Alden TD, Burton BK, et al. A multinational, multidisciplinary consensus for the diagnosis and management of spinal cord compression among patients with mucopolysaccharidosis VI. Mol Genet Metab. 2012;107:15–24. doi:10.1016/j.ymgme.2012.07.018. 12. Spinello CM, Novello LM, Pitino S, et al. Anesthetic management in mucopolysaccharidoses. ISRN Anesthesiol. 2013;2013:1–10. doi:10.1155/2013/791983.